Paraules clau: tractament de drogodependències, conductes addictives, processos relacionals, procés terapèutic.
Resum
En aquest article tractarem d'exposar una proposta d'intervenció psicològica des d'una unitat de conductes addictives (UCA) a partir de la presentació d'un cas clínic que presenta conducta addictiva amb presència de trauma. D'aquesta manera, la nostra intervenció va orientada a l'exposició gradual de l'experiència traumàtica perquè es pugui integrar en la història de vida. Partim de la hipòtesi que la fòbia al record va perpetuar la por a aquesta exposició i que les conductes d'evitació (les conductes addictives) van ser utilitzades per a regular aquest malestar i sofriment; de vegades es fan servir com a formes de connectar amb emocions que van quedar en la nostra memòria implícita i/o per cercar emocions plaents. Un cop entenguem quina funció compleix l'addicció, podrem plantejar el full de ruta a seguir.
L'article s’estructura en dues parts diferenciades: una primera on s’expliquen de manera breu els conceptes teòrics bàsics relacionats amb trauma, aferrament i dissociació; una segona, centrada en la proposta i resolució d’un cas clínic.
Marga Llambías Llansó
Albert Moratinos Jaume
1. Introducció
Des dels models basats en trauma, aferrament i dissociació, s'entén la conducta addictiva com una forma de regulació emocional que impedeix la integració dels esdeveniments traumàtics. L'objectiu és treballar des del trauma del pacient per a evitar que tornin a passar. Des de l’aferrament, treballarem, per una banda, per a entendre l'origen del seu aprenentatge a cuidar-se i com influeix el seu estil d'afecció en la teràpia, i, per l’altra, explorarem simptomatologia dissociativa que ens indica la gravetat de la situació i marca el ritme d'intervenció.
2. El trauma
2.1. Definició de trauma
Segons Pierre Janet (1919), el trauma «és el resultat de l'exposició a un esdeveniment estressant inevitable que sobrepassa els mecanismes d'afrontament de la persona. El terror es converteix en fòbia en el record que impedeix la integració (síntesi) de l'esdeveniment traumàtic, fragmenta els records traumàtics, els aparta de la consciència ordinària i els deixa organitzats en percepcions visuals, preocupacions somàtiques i reactuacions conductuals».
D'aquesta definició extreim tres conceptes fonamentals:
- Perquè un esdeveniment sigui traumàtic ha de ser inevitable, ja que si la persona ho pot evitar, deixaria de ser traumàtic.
- L'esdeveniment traumàtic és subjectiu. L'esdeveniment traumàtic sobrepassa els mecanismes tant interns com externs que té la persona per afrontar aquesta situació.
- Sabem que els records d'esdeveniments passats ens evoquen reaccions emocionals molt similars a les que va provocar el succés en si mateix (Purdon, 1999). La fòbia al record impedeix que s'integri el trauma i, com bé sabem, una de les conductes d'evitació més efectives són les conductes addictives. La lluita per a no pensar fa que aquests records apareguin en forma de records recurrents (flashbacks, malsons ...) que provoquen una gran activació fisiològica.
2.2. Tipus de trauma
Per poder realitzar una bona història clínica, hem de saber on posar el focus d'atenció. A continuació, explicarem breument quins tipus de trauma podem trobar:
- Trauma simple. Fa referència a un trauma aïllat.
- Trauma complex (Herman, 1992). D'inici a edat primerenca, crònic, interpersonal, el que implica traïció i normalment va associat a símptomes dissociatius que indiquen gravetat. Inclou l'abús sexual, físic i emocional en nins i nines, negligència, ser testimoni de violència domèstica, entre d'altres. Partim de la hipòtesi que els esdeveniments de trauma complex afecten l'autoregulació, la qual cosa dona com a resultat problemes en la regulació dels afectes, conductes, impulsos, atenció i consciència així com problemes interpersonals i d'identitat (Cook et al., 2003; Jarero, 2007).
- Trauma d'afecció. Té a veure amb la falta de disponibilitat o ressonància emocional del cuidador primari. Se l'anomena també «trauma ocult», ja que és el més difícil d'identificar pel pacient. Té a veure amb l'abandonament, humiliacions, crítiques recurrents i la incapacitat del cuidador en modular els estats afectius de la persona menor d’edat.
Shapiro (2001), citat per Marín et alt. (2016), diferencia dos tipus de trauma. Per una banda, parla dels anomenats traumes tipus «T» els descriu com aquelles situacions en què l'organisme es troba o ha estat en una situació de perill de mort; serien el que comunament coneixem com trauma, causant en la major part de les persones un TEPT. Per altra banda, el trauma tipus «t» representaria totes aquelles experiències no amenaçadores de mort, però que per la seva condició de cronicitat podrien arribar a produir en la persona un trauma tipus «T» (per exemple, traumes de tipus assetjament escolar o laboral).
3. Prevalença del trauma en conductes addictives
S'estima que la presència d'experiències traumàtiques entre els pacients amb trastorn per abús de substàncies i/o conductes addictives és alta, tant per experiències traumàtiques viscudes en la infància com per l'alta probabilitat de patir aquests esdeveniments traumàtics al llarg de la seva vida (pèrdues de parella, familiars, laborals, accidents, malalties, etc.). Alguns autors han suggerit que l'evidència empírica avala una relació funcional entre el trastorn per estrès posttraumàtic (TEPT) i el trastorn per ús de substàncies (TUS), la qual tindria implicacions clíniques com una major gravetat dels símptomes i pitjors resultats en el tractament quan aquests diagnòstics apareixen junts.
Els estudis indiquen una prevalença que varia entre l’11 % i el 41 % (Harrington & Newman, 2007; Ouimette, Goodwin & Brown 2006; van Dam et al. 2010; Ramirez, A., Medrano, C., Pineda, D., 2018). Aquests estudis utilitzen els criteris diagnòstics de TEPT, però falten estudis que incloguin el TEPT Complex (CIE-11) o trauma d'afecció.
4. Conseqüències del trauma: idees clau per a la intervenció
El cos segueix defensant d'una amenaça que pertany al passat
Bessel van der Kolk, 1991
Entendre les conseqüències del trauma ens ajudarà a comprendre aspectes fonamentals a l'hora de planificar la nostra intervenció en conducta addictiva associada a presència d’història de trauma (Van Der Kolk, 2020). Entre elles, podem destacar les següents:
- Moltes experiències traumàtiques es reactiven davant el menor indici de perill, cosa que provoca que se secretin enormes quantitats d'hormones de l'estrès.
L'adrenalina ajuda en la lluita/fugida, però actua de forma desproporcionada davant de qualsevol estímul i triga a ser eliminada. Si tenim en compte aquesta variable a l'hora d'intervenir amb persones que tinguin un trastorn de conducta addictiva amb història de trauma, ens serà de gran utilitat, ja que el fet d'activar-se davant d'un estímul del present i no entendre què els passa fa que es percebin com a persones «danyades» i amb manca de control. Entendre que la conducta addictiva és efectiva per a regular aquesta activació constitueix el primer pas de la psicoeducació. - El cos viu el terror, la impotència i la ràbia així com l'impuls de fugida/lluita sense poder articular-lo.
A les sessions psicoterapèutiques haurem de tenir en compte aquest factor, ja que pot ser que s’hiperactivin o que s’hipoactivin davant de la nostra intervenció. Haurem d'estar molt atents al seu llenguatge no verbal per a mantenir la persona dins de la seva finestra de tolerància. - Senten buit i avorriment quan no estan enfadats, sota coacció o duent a terme activitats perilloses.
Les seves emocions són viscudes intensament, estan acostumats a alts nivells d'estat d’alerta (arousal). Quan deixen la conducta addictiva, aquests sentiments de buit i avorriment poden provocar situacions de risc davant d'una recaiguda. - La prevenció per a evitar un succés inesperat obliga la persona a posar-se en alerta (hipervigilància, problemes de concentració, sobresalts, problemes per a dormir, irritabilitat, autodestrucció…).
Aquests símptomes fan que no siguin espontanis, ja que gasten molta energia en eliminar el seu caos intern i sobreviure alhora. Un dels objectius terapèutics a treballar serà, doncs, la diferenciació, perquè el «jo» i «els altres» estan barrejats (barreja de passat i present).
• Durant el flashback, l'àrea de Broca es desactiva (hemisferi esquerre) mentre que l'hemisferi dret reviu l'esdeveniment traumàtic com si succeís en el present, de vegades sense consciència.
L'àrea de Broca és l'àrea del llenguatge. Quan es desactiva, impacta en la nostra capacitat d'organitzar l'experiència en seqüències, ens deixa «sense paraules», i sense seqüenciar no podem identificar causa i efecte ni planificar el nostre futur. De fet, les persones que experimenten aquesta situació solen patir repetidament els mateixos problemes, perquè és com si no aprenguessin de l'experiència.
Aquest tipus de problemes són els més freqüents en persones amb conductes addictives. S’adonen de les conseqüències un cop ja han realitzat la conducta, però seqüenciar causa/efecte abans d'actuar només succeeix en persones més integrades a escala cognitiva i emocional. Per a construir el nostre univers necessitem predir i les conductes addictives, les quals, tot i tenir conseqüències negatives sovint, ens ajuden a predir el nostre futur i tenir una certa sensació de control temporal (Mosquera, 2006).
5. Estil d’aferrament, trauma i relació terapèutica
Des de les teories de l'aferrament i dels estudis en neurobiologia del desenvolupament que analitzen les capacitats d'autoregulació, es demostra que la resiliència de la persona depèn en gran part de les seves experiències primerenques d’aferrament (Mosquera i González, 2011).
Si al nin/a li falla l'afecte i/o la regulació, tendrem un adult que cercarà en els estímuls externs aquesta forma de regular-se que no té. Les addiccions, el perfeccionisme, les autolesions, els trastorns alimentaris, entre d'altres, són, doncs, formes de regulació emocional fruit de la seva necessitat de control.
Quan fallin aquestes estratègies o no siguin suficients davant esdeveniments traumàtics, tendirem a dissociar i/o a deprimir, i convertirem la nostra afecció a desorganitzar, amb possibilitat d'arribar a simptomatologia de TLP1.
Un altre aspecte a tenir en compte a l'hora d'intervenir en trauma és que les persones amb estil de vincle desorganitzat oscil·len entre «veure al terapeuta com a distant o inaccessible, sentir-se espantat o agredir-lo». Aquest comportament té a veure amb l'estil d'aferrament que va aprendre amb els seus progenitors. La dissociació estaria relacionada amb aquest estil d'aferrament. Una part del nin/a va posar en marxa l'afecció per sobreviure, però alhora una altra part pròpia va posar en marxa mecanismes de fugida/lluita i/o congelació davant del mateix cuidador. A causa de la dificultat d'integració en què la mateixa persona que ens estima, ens produeix terror, dissociam per a poder sobreviure. Amb aquest patró d'afecció, tendirien a veure de vegades el cuidador com a desemparat i a ells mateixos com a dolents, mentre que en altres ocasions seria la figura cuidadora l'agressiva i ells els vulnerables (González, 2010).
La relació terapèutica serà clau per a reconstruir l'aferrament segur i desenvolupar una relació interpersonal sana i estable.
6. Patró de regulació emocional i trauma
Conèixer el patró de regulació emocional no saludable com l’autoculpabilització, les autolesions o el consum de forma autodestructiva pot ser un indicador de l'existència de trauma greu.
Altres formes de regulació emocional com la infraregulació, les ruminacions, l’evitació, el control, la distracció, la dissociació (compartimentalització/distanciament) poden ser mecanismes eficaços per a evitar connectar amb esdeveniments traumàtics. Normalment, la persona que utilitzava aquests patrons de regulació, quan deixa la conducta addictiva, torna a utilitzar-los. Els objectius terapèutics seran identificar-los i ajudar la persona a connectar amb l'emoció progressivament de la mateixa manera que hem fet anteriorment amb l'addicció. Per a explorar el seu patró de regulació emocional preguntarem «On vas aprendre a tractar-te així?», ja que, com hem dit anteriorment, de la manera que ens van cuidar, nosaltres ens cuidem. Si vam ser danyats o abandonats, ens danyarem o ens abandonarem en comptes de cuidar-nos. El treball amb l'autocura serà una peça clau en el tractament, però, per a això, hem de ser conscients de per què ho fem.
7. Dissociació i trauma
Segons la teoria de la dissociació estructural de la personalitat (Onno Van Der Hart, Ellert Nijenhuis & Kathy Steele, 2008), la persona es divideix en una part aparentment normal (PA), que necessita seguir amb la seva vida, fixada en seguir endavant; se centra en els sistemes d'acció associats a la vida quotidiana (exploració, afecció i cures) i evita els records traumàtics. I una part emocional (PE) que reviu el que ha passat com si estigués passant una vegada i una altra. Aquesta part està fixada en el sistema de defensa (defensa, sexualitat) o subsistemes d'acció (hipervigilància, fugida, lluita) que es van activar en el moment de la traumatització.
La PA pot tenir intrusions, de vegades en forma de veus externes i altres vegades, amb consciència de ser pensaments en forma d'autocrítiques. No està integrat i pot patir anestèsia emocional, corporal i amnèsia parcial o completa.
La PE està desorientada en el temps, són emocions emmagatzemades i codificades, de vegades sense sentit aparent com hem avançat en la introducció.
El procés terapèutic anirà encaminat a explorar si existeixen aquestes parts, entendre i explicar per què es van formar, la seva funció protectora i integrar-les en la seva història de vida.
8. Objectius de la intervenció psicològica en conductes addictives des del model de trauma
- Psicoeducació sobre la funció de la conducta addictiva com a forma de regulació emocional davant estímuls del present connectats amb la seva història de trauma.
- Tenir en compte en sessió quins temes desregulen (hiperactiven/hipoactiven) la persona i mantenir-lo en la seva finestra de tolerància per a integrar la informació.
- Explorar períodes d'abstinència per esbrinar com es van sentir sense consum i/o conducta addictiva. Identificar situacions de risc com l'avorriment o el buit.
- Treballar la diferenciació
- No n'hi ha prou amb posar-li paraules al trauma, el cos ha de saber que ja va passar el perill. Teràpies que vagin del cognitiu a l'emocional, centrant-nos en el cos i viceversa.
- Utilitzar tècniques de seqüenciació, que ordenin de forma cronològica.
- Integració de la cognició/sensació/emoció.
9. Cas clínic: «Abraça els teus dimonis»
El pacient és un home de 32 anys que acudeix a una Unitat de Conductes Addictives (UCA) per problemes relacionats amb el consum de cànnabis, derivat per la Unitat de Salut Mental de la seva zona (USM). La seva demanda és reduir el consum i «ser normal».
Des de la primera presa de contacte amb la unitat, es treballa en una relació per a afavorir l'actitud activa en el procés de canvi.
En la fase d'acollida, se li administra l’Europasi1 com a història clínica, per a fer una primera valoració multidimensional. S'hi valoren les àrees mèdica, laboral, legal, addictiva, relacional/familiar i psicològica, i s’obtenen els resultats següents:
- En l'àmbit mèdic, problemes intestinals recurrents; operació de vesícula.
- En l'àmbit laboral, és llicenciat en Belles Arts; fins a la data, mai ha estat sense feina.
- En l'àmbit legal, sense problemes
- Quant al consum/conductes addictives, inicia el consum de cànnabis de manera ocasional als 20 anys; alcohol i cocaïna de forma habitual fins als 23 anys, data en què ho va deixar tot amb suport farmacològic i tancant-se a casa. Als 25 anys, inicia consum recreacional de speed i, durant els caps de setmana, d’MDMA, fins als 28 anys. Durant aquest període s’absté de consumir cànnabis. Als 30 anys, reinicia el consum amb la seva actual parella. Al seu torn, s'inicia tractament en USM per problemes relacionats amb sensació d'inutilitat, falta de motivació, ideació suïcida recurrent i fort enuig amb la vida.
- Pel que fa a l’àmbit relacional/familiar, és natural d'un poble rural del sud d'Espanya. A l'inici del tractament, convivia amb la seva parella i una amiga d'aquest, a Mallorca. La seva família d'origen viu en el poble: el seu pare, amb problemes relacionats amb l'alcohol i agressivitat, d'ofici pagès; la seva mare, mestra d'escola (en la seva relació existeix violència intrafamiliar); un germà ja casat amb el qual no té relació i dues germanes amb què manté bona relació.
- Des del punt de vista psicològic, presentava antecedents de depressió feia dos anys amb risc de suïcidi planificat recurrent. Tres intents autolítics anteriors a l'edat de 12, 19 i 26 anys. Diagnosticat per l’USM d'un trastorn de depressió major recidivant greu sense símptomes psicòtics, amb trets de trastorn de personalitat (TP) clúster B.
La intervenció psicològica s'emmarca dins d'un equip interdisciplinari que consta de metge/a, psicòleg/a, treballador/a social, diplomat/ada en infermeria, auxiliar d'infermeria i auxiliar administratiu/a.
A l’UCA, s'enquadra l'atenció de l'equip interdisciplinari des del model motivacional de Miller i Rollnick (2002), i el model transteòric del canvi de Prochanska i DiClemente (1984). Es comparteix la visió del procés terapèutic com un acompanyament des del respecte, consensuant els objectius terapèutics, de forma voluntària i activa, d'«expert a expert» (Rogers, 2000) i entenent que la motivació va passant per diferents fases en forma d'espiral i la nostra tasca compartida és mobilitzar aquestes etapes de canvi mitjançant diferents eines terapèutiques aquestes etapes de canvi.
L'esperit de l'entrevista motivacional és la col·laboració, la compassió (entesa com a actitud de voler ajudar), l’evocació (cada persona té els seus propis recursos personals) i l’acceptació.
Per tal exposar el cas clínic, d’una manera més didàctica i clara, podem diferencia distintes fases de la intervenció, sempre tenint en compte que en alguns moments algunes fases poden superposar-se (vegeu la figura 1).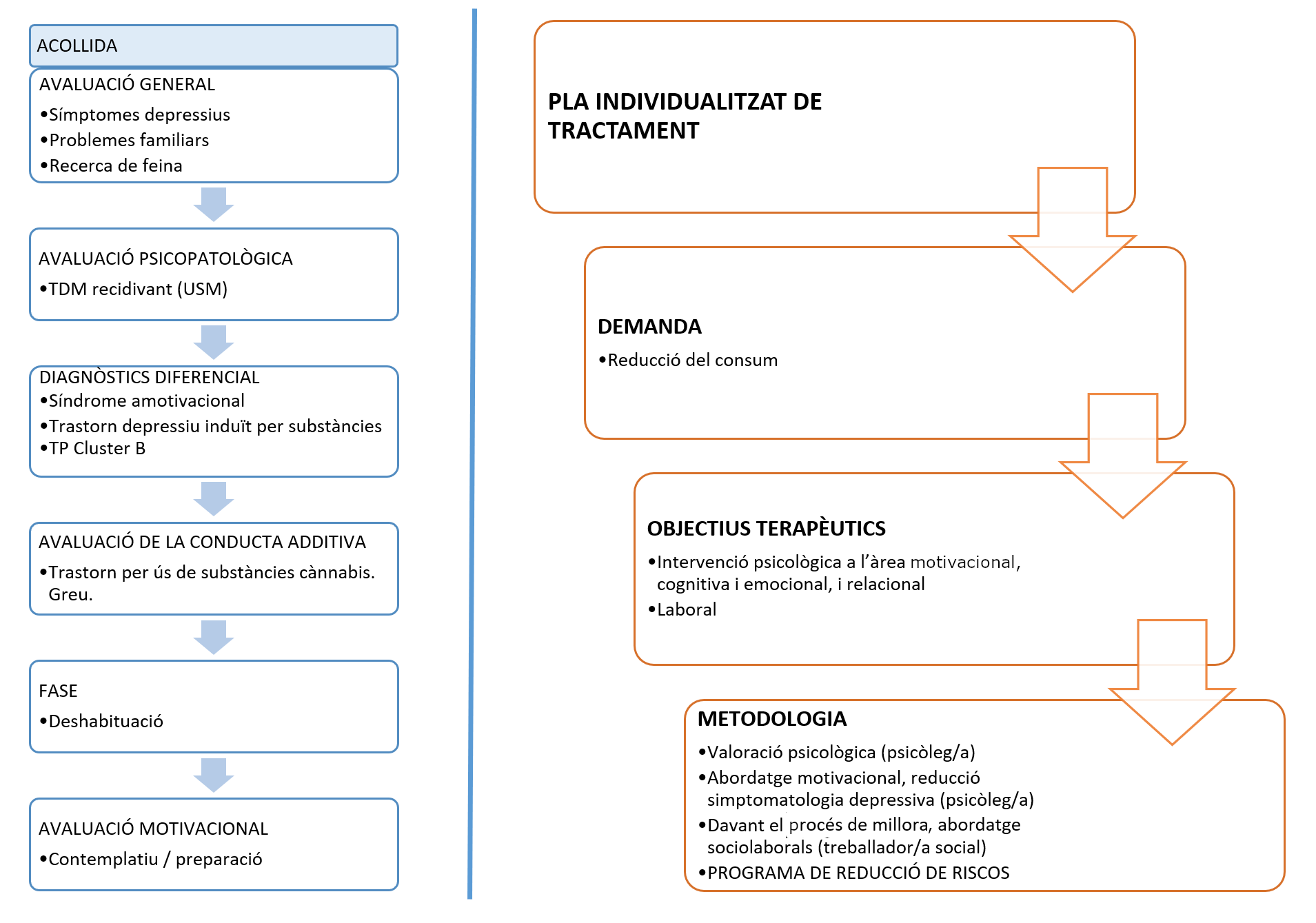
9.1.Fase d’avaluació/diagnòstic: on posam el focus?
Per elaborar la història clínica valorarem:
- la història de la conducta addictiva
- la història del trauma
- la funció de la conducta addictiva
- l'estil d'afecció
- el patró de regulació emocional i d'autocura
- la dissociació
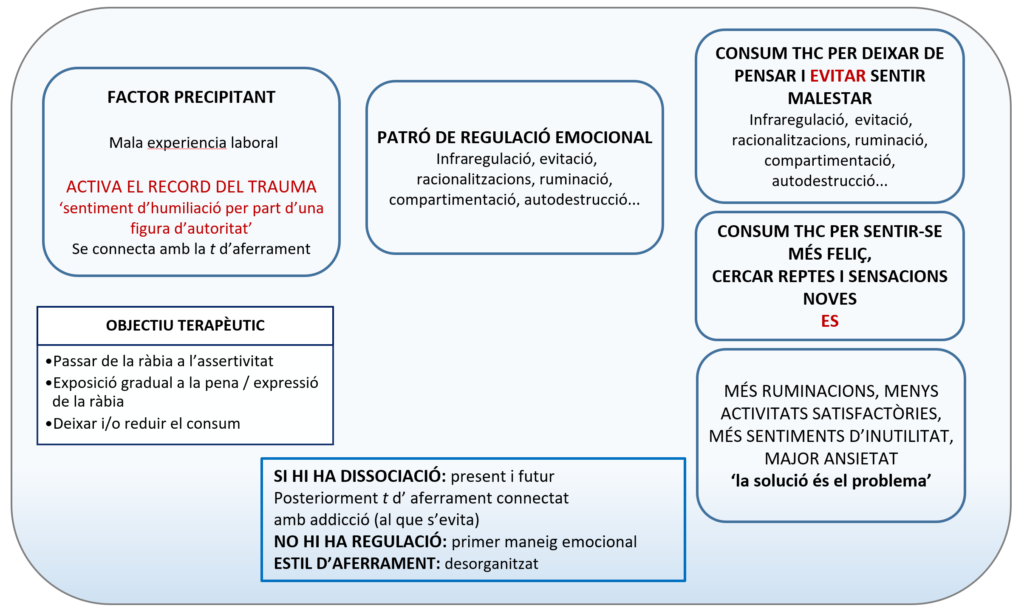
A la primera entrevista cal, partint de la feina de construir una bona aliança terapèutica, entendre cronològicament com ha anat evolucionant la seva història addictiva i connectar-la amb la seva història de trauma. Per a això, podem elaborar una línia de vida, coconstruint amb la persona a mesura que realitzem l'entrevista (vegeu figura 2. Esquema línia de vida). D'aquesta manera, seqüenciarem les seves vivències i explorarem formes de consum: augment de la conducta addictiva, canvis en els hàbits, èpoques d'abstinència, de quina forma va aconseguir els seus objectius, què el va motivar a deixar-ho i molt important, com es va sentir. També revisarem recaigudes, si n'hi va haver i amb què van coincidir (canvis laborals, malaltia d'algun progenitor, trobar-se bé, etc.) i com les van afrontar. Així, entendrem els factors precipitants, explorant-los cap enrere des de dos a quatre anys des del moment de la seva aparició i el manteniment de la conducta addictiva, explorant els factors precipitants actuals i identificant situacions de risc futures.
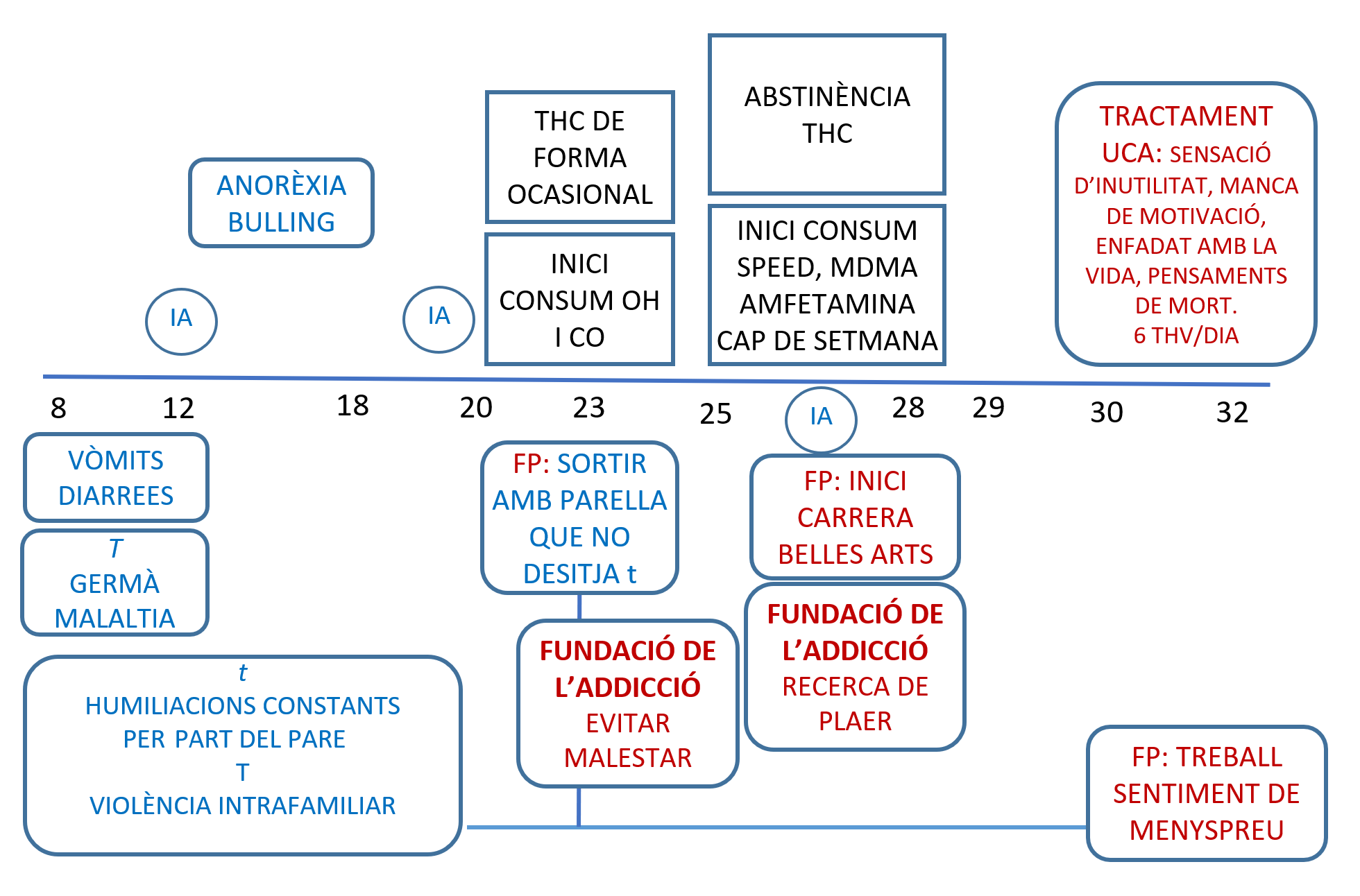
Figura 2: Esquema del contingut de la línia de vida (història de l’addicció connectada amb la història de trauma)
Com podem veure a la imatge, el factor precipitant (FP) «sortir amb una parella que no desitja (t)» coincideix amb l'inici de consum de TCH, OH i CO, i la funció de la conducta addictiva és la d'evitar el malestar. Després d'un període d'abstinència en què necessita medicació i el seu mecanisme d'afrontament és tancar-se a casa, inicia el consum de speed i d’MDMA, de manera recreacional, coincidint amb l'inici de la carrera. Aquí la funció és la de recerca de plaer. Desapareix la conducta addictiva un cop finalitza els seus estudis. L'augment de consum de cànnabis coincideix amb el sentiment de menyspreu que sent de part del seu cap (figura d'autoritat), que li connecta de forma inconscient amb les humiliacions, menyspreus i crítiques exercits pel seu pare durant tota la seva infància: «No vals per res, ets un inútil».
Si explorem els anys anteriors a l'inici de la conducta addictiva, als 12 i als 19 hi ha dos intents autolítics, assetjament a l'escola i símptomes de trastorn alimentari.
Identificació del trauma. En la seva història de trauma, s'hi identifiquen traumes relacionals com l’assetjament escolar o les humiliacions persistents del seu pare i «T» o traumes en què corre perill la seva vida o la d'un altre, com pensar que el seu germà podria morir per culpa seva o visionar de forma primerenca i constant la violència dins de la llar, entre d'altres.
Dinàmica emocional de la conducta addictiva. Des de la Teoria de l'Estat de Sentiment (FSAP) de Miller entenem la dinàmica emocional de les addiccions com a formes d'evitar una emoció o de cercar emocions. D'aquesta manera aparentment simple, ja que són les dues cares de la mateixa moneda, podem entendre quina funció compleix l'addicció i quina ruta seguirem.
Si el que cercam és evitar una emoció, per exemple, no sentir la pena, l'objectiu terapèutic serà treballar el trauma que provoca aquesta pena. Lamentablement, en els seus inicis, la conducta addictiva compleix la seva funció reguladora i la persona aconsegueix evitar i distanciar-se de l'emoció, però amb el temps no fan més que augmentar les seves sensacions i la solució es converteix en el problema.
Si el que cerca és una emoció, per exemple «vull sentir-me guanyador», l'objectiu terapèutic serà treballar aquest estat de sentiment. L'estat de sentiment és una cognició, emoció i sensació connectada amb un esdeveniment positiu associat a la conducta addictiva que genera desig de sentir-la, sense adonar-nos que aquella emoció que perseguim ja no tornarà. Amb el temps, el que treballarem és un duel del que va ser i ja no tornarà a ser.
La funció del consum. En el cas que ens ocupa, la funció que compleix el consum de cànnabis és evitar pensar i el malestar de descansar. L'objectiu terapèutic serà treballar allò que no vol pensar: «soc un inútil, no valc» que el connecta amb la seva història de trauma. Per això, realitzarem un pont al passat per identificar quan va ser la primera vegada que es va sentir així. Connectar present amb esdeveniments traumàtics del passat ja és treballar el trauma. No cal que ens expliquin detalls perquè, com hem argumentat anteriorment, el trauma no té paraules. Hem d'estar molt atents a les seves reaccions i no passar la seva finestra de tolerància, ja que si la traspassam es desregulen i deixem d'integrar la informació.
La funció de cerca d'emoció. En aquest cas és buscar la felicitat, repte i sensació.
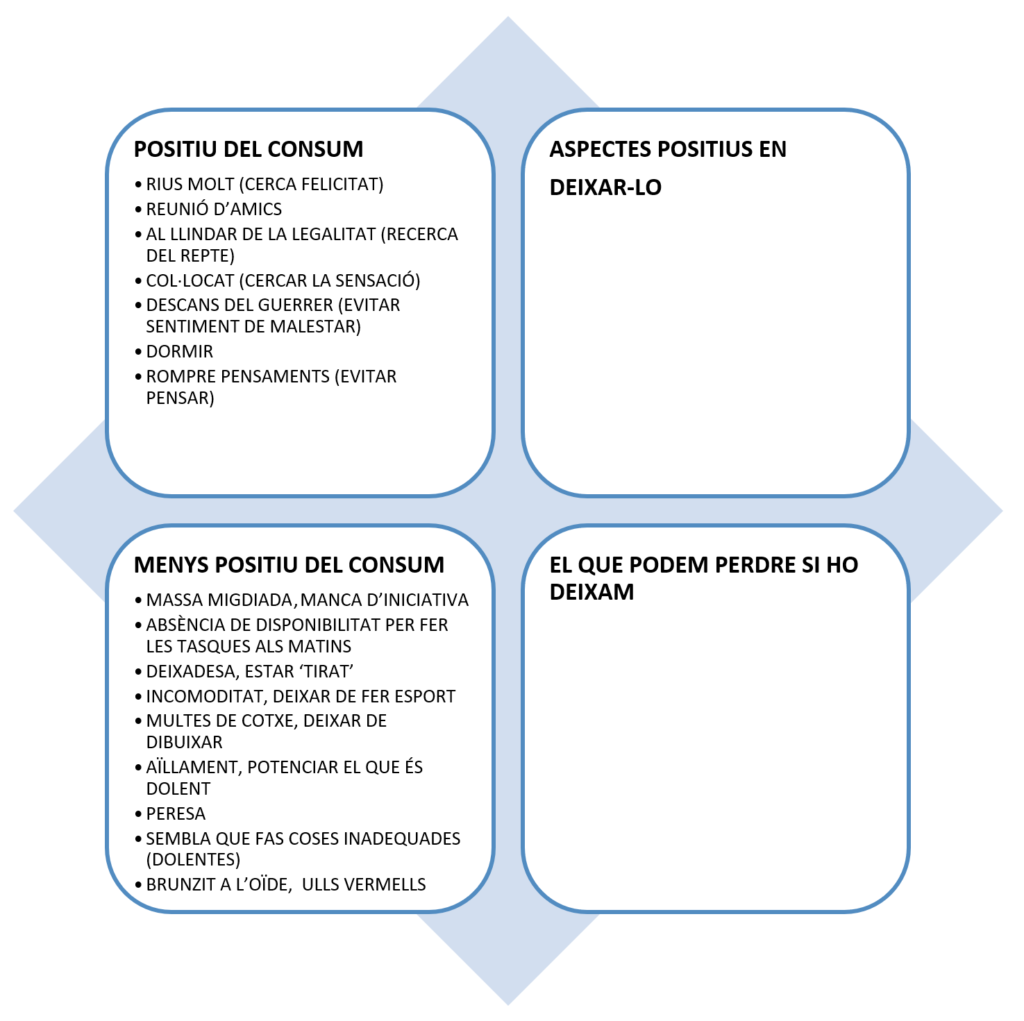
Estadi de canvi. Per a valorar la fase motivacional en la qual es troba, podem utilitzar el balanç decisional (vegeu la figura 3. Esquema de balanç decisional) a partir del qual triarem els objectius terapèutics de forma consensuada amb la persona.
El full de ruta a seguir en la nostra intervenció psicològica serà:
- Primer objectiu: estabilització.
- Segon objectiu: trauma relacionat amb evitar una emoció.
- Tercer objectiu: estat de sentiment.
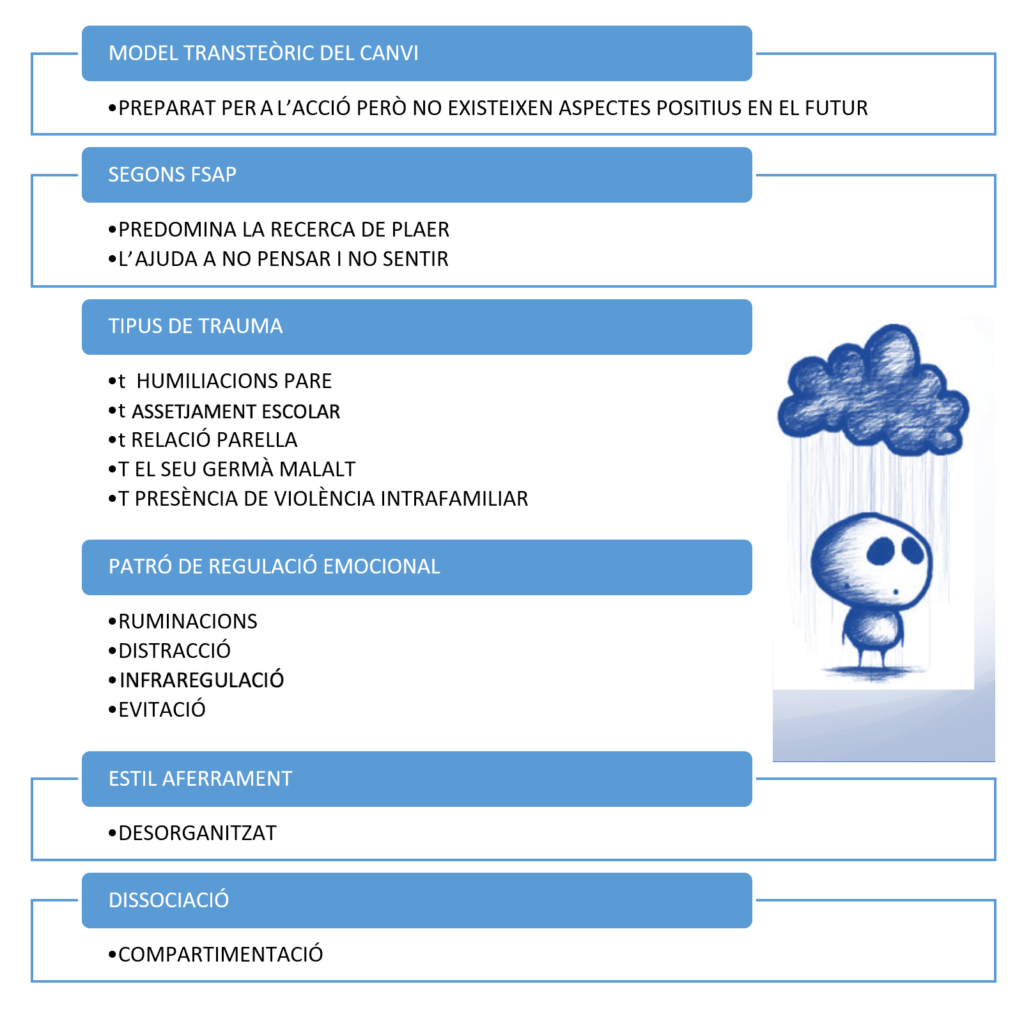
Identificació estil d’aferrament: desorganitzat
Identificació estil regulació emocional:
| PROGENITOR CRÍTIC | "EM CASTIG PER ESTAR MALAMENT" |
| HUMILIACIONS | "M'EMPIP AMB MI MATEIX PER SENTIR-ME AIXÍ" |
| "SOC DOLENT, FEBLE" (COGNICIÓ NEGATIVA) | |
| "QUAN ESTIC MALAMENT EM FA VERGONYA" | |
| "SOM INADEQUAT, NO SERVESC" (COGNICIÓ NEGATIVA) |
Identificació de la dissociació. En el dibuix que mostram a continuació, podem veure el món intern del pacient (imatge 1. El món intern). Compartimentats en aquesta forma de simptomatologia dissociativa, apareixen somatitzacions i, de vegades, elements no accessibles.
Podem observar en l’esquema següent, el resum de la nostra avaluació a partir del model transteòric del canvi:
A partir de la informació obtinguda, proposam la següent anàlisi funcional de la conducta addictiva:
9.2.La fase d’estabilització
Aquesta fase, encara que aparegui en aquest ordre, es pot realitzar un cop feta l'exploració inicial i durant ella si la persona es desregula. Si utilitzem EMDR, podríem instal·lar un lloc segur i realitzar estimulació bilateral amb moviments oculars; també podem utilitzar hipnosi clínica, PNL, teràpies en imaginació, art-teràpia, etc. El que importa és trobar recursos personals propis mitjançant els quals la persona pugui experimentar la sensació de seguretat, ja que, de vegades, el seu propi cos no ho ha estat.
Un altre objectiu serà augmentar l'autoeficàcia amb metes de tractament positives i/o recursos utilitzats anteriorment en períodes d'abstinència.
La psicoeducació és una part fonamental tant per explicar la funció de l'ansietat, les emocions i l'autocura, com per a treballar la regulació emocional.
Per a anar a poc a poc, de vegades el més aconsellable és començar pel present, aspectes que motivin la persona per a afermar l'adherència i treballar els disparadors de la conducta addictiva i, ja posteriorment, anar cap enrere en el temps.
Cal tenir en compte el ritme de cada persona en el seu procés de canvi; en el cas que ens ocupa, la persona va preferir baixar el consum de cànnabis de forma gradual, alhora que augmentava la seva autoeficàcia amb el maneig de les seves emocions i la seva activitat. Deixar una conducta addictiva de cop sense explorar abans experiències passades negatives, pot provocar que la persona es desbordi i emergeixi el trauma, la qual cosa pot provocar una recaiguda davant el menor indici de perill o bé que es dissociï a causa de la intensitat. Aquests casos, a parer nostre, són els que més dificulten el tractament perquè, a l'inici del procés terapèutic es veuen desbordats per les emocions, però una vegada que deixen el consum, sembla que mai no va existir el seu malestar. Són persones que poden recaure un any o dos després, sense cap classe de consciència del que ha passat i totalment decidits al canvi, sense entendre què els va passar. La funció de la conducta addictiva en aquests casos és la de connectar amb el trauma, de sentir el malestar que no poden o no es permeten sentir sense consum.
Altres vegades, en els casos en què el trastorn mental és induït per substàncies, ells mateixos se sorprenen de la seva capacitat de maneig emocional perquè l'addicció en si mateixa era el que estava provocant-lo.
9.3.La fase d’integració i prevenció de recaigudes
En aquesta fase, en primer lloc, integrarem les experiències traumàtiques relacionades directament amb la conducta addictiva una vegada identificades i, posteriorment, l'estat de sentiment. En aquest cas, es va emprar estimulació bilateral amb moviments oculars per a reprocessar els esdeveniments traumàtics (EMDR), tècniques en imaginació i hipnosi clínica, així com dibuixos que van facilitar l’exposició gradual. Paral·lelament, seguírem identificant situacions de risc de la conducta addictiva atès que el nostre pacient, durant el procés decidí orientar la intervenció cap a l’abstinència.
Per resumir, podem destacar algunes pautes generals que orientaran la intervenció psicològica en els nostres pacients que presenten conductes addictives i trauma:
- Anar del més cognitiu al més emocional i viceversa.
- En cas de dubte, primer estabilitzar i identificar recursos personals.
- Ajustar-se al ritme i als objectius del pacient.
- Començar pel present, atenció dual i connectar amb la seva història de trauma.
- Psicoeducació en emocions, autocura i regulació emocional.
- Usar tècniques corporals (tàping, teatre, ioga, enfocament…) i acabar donant-li significat a escala cognitiva.
- Orientar la intervenció a la integració.
- Reduir el conflicte intern (empatia, pensament reflexiu, col·laboració i compassió).
I si hi ha dissociació (Steele, van Der Hart i Nijenhuis, 2005) caldrà:
- Supervisar l'activació sempre dins de la seva finestra de tolerància.
- Estabilitzar sempre (explorar habilitats de la vida diària que permetin que la PA s'acosti gradualment als estímuls interns).
- Superar la fòbia a l'aferrament i a la pèrdua de la inclinació a través de la psicoeducació (terapeuta disponible previsible)
- Superar la fòbia als continguts mentals (diferenciar sentiment/comportament).
- Superar la fòbia a les parts dissociatives de la personalitat (funció protectora de les parts).
- Autocura.
10.Conclusió. Abraça els teus dimonis
Al llarg del procés terapèutic, podríem diferenciar tres etapes. Una primera en què el treball terapèutic es va centrar en l’estabilització i psicoeducació: processament d’esdeveniments traumàtics associats a factors precipitants del present, reducció del consum i una posterior decisió per a assolir i mantenir abstinència.
Una segona etapa en què la persona ja va ser capaç de passar a l'acció tenint en compte els seus objectius en la vida: prendre decisions i dur-les a terme, arriscar-se a buscar feina de nou i tolerar la frustració; en definitiva, pensar i sentir-se capaç. Va iniciar el procés de recerca i manteniment de la feina, va posar límits la seva família i amistats, va poder fer verbalitzacions positives sobre ell mateix i va aprendre a manejar el seu desig persistent de morir. Pel que fa al consum, va tenir petits consums de cànnabis i alcohol que va manejar amb èxit.
En una tercera etapa, que va coincidir amb el suïcidi del seu pare, van aparèixer els símptomes de despersonalització i desrealització, el fort desig de morir i l’augment del consum de cànnabis i alcohol.
Actualment, reduir aquesta quantitat ja no té simptomatologia dissociativa, però si que persisteixen somatitzacions vinculades amb el «fàstic que li provoquen els humans», ja que permeten la connexió amb experiències de l’assetjament escolar en la infància. El seu discurs és més integrat perquè pot verbalitzar records de la infància, tant positius com negatius, i maneja millor la ràbia, la pena i la frustració. «Malgrat aquesta situació, no estic tan malament» i promou l'autocura (no es queda en un llit, surt al carrer, d’excursió, fa esport, etc.). Ha augmentat la consciència i autoeficàcia davant el maneig emocional. Al seu torn, la seva parella també ha iniciat un procés de canvi.
Referències bibliogràfiques
Bowlby, J. (1998). El apego. Editorial Paidós.
Cook, A., Henderson, M., & Jentoft, K. (2003, May). Out of the Office and into the community. Presentat a The Boston Trauma Conference, Boston, MA.
González, A. (2010). Trastornos disociativos. Diagnóstico y tratamiento. Madrid. Pléyades.
Harrington T, Newman E. (2007). The psychometric utility of two self-report measures of PTSD among women substance users. Addictive Behaviors.. [PubMed] [Google Scholar]
Herman, J. (1992). Complex PTSD: A syndrome in survivors of prolonged and repeated trauma. Journal of Traumatic Stress, 5(3), 377–391.
Janet, P (1919). Psychological healing. Nueva York, Estados Unidos: Macmillan. (Obra original publicada en 1894).
Jarero, I. (2007). Trastorno por estrés post traumático Complejo: perspectivas del DSM-5 y CIE-11. Revista Iberoamericana de Psicotraumatología y Disociación. Vol. 6. Num. 1, 2014. ISSN: 2007-8544
Marín, C., Guillén, A., Vergara, S. (2016). Nacimiento, desarrollo y evolución de la desensibilización y el reprocesamiento por medio de movimientos oculares (EMDR). Clínica y Salud, vol.27 nº3.
Miller, W. R., & Rollnick, S. (2002). Motivational interviewing: Preparing people for change (2nd ed.). The Guilford Press.
Mosquera, D. & Gonzalez A. (2011). Del apego temprano al TLP. Revista Mente y Cerebro. Enero-Febrero, núm. 46, pàgs. 18-27.
Mosquera, Dolores (2006). Abordaje de los transtornos de personalidad en adicciones. Consejo General de Psicología de España. http://www.infocop.es/view_article.asp?id=930
Ouimette, P., Goodwin E., Brown, P J. (2006) Health and well being of substance use disorder patients with and without posttraumatic stress disorder. Addict Behav. Aug;31(8):1415-23.
Prochaska J. O.; DiClemente C.C (1984) The Transtheoretical Approach: Towards a Systematic Eclectic Framework . Dow Jones Irwin, Homewood, IL, USA .
Prochaska, J.O. i Prochaska,J.M. (1993). Modelo trans-teórico de cambio de conductas adictivas. A Casas y M. Gossop (Eds.). Recaída y prevención de recaídas. Tratamientos psicológicos en drogodependencias. Barcelona: Ediciones de Neurociencias. Citrán. FISP.
Purdon, C. (1999). Thought suppression and psychopathology. Behaviour Research and Therapy, 37(11), 1029–1054. https://doi.org/10.1016/S0005-7967(98)00200-9
Ramírez Vargas, A.; Medrano Arana, C.; Pineda Tenor, D. (2018). Trauma y adicciones: a propósito de un caso. Interpsiquis. Vol XIX. https://psiquiatria.com/bibliopsiquis/volumen.php?wurl=trauma-y-adicciones-a-proposito-de-un-caso
Rogers, C. (2000). El proceso de convertirse en persona: mi técnica terapéutica. Barcelona: Ediciones Paidós Ibérica.
Shapiro, Francine (2001). EMDR (Eye Movement Desensitization and Reprocessing). México, editorial Pax.
Steele, Mn, Cs, Onno van Der Hart, Ellert Rs, Nijenhuis, Phf (2005). Tratamiento secuenciado en fases. Journal of Trauma & Dissociation, 6(3), 11-53. Consulta a: https://static1.squarespace.com/static/54616986e4b085cc73aaffcf/t/5473cc3fe4b057a8bdb79c0b/1416875071365/Spanish_JTD_Phobias_2005.pdf
Van der Hart, O; Nijenhuis, E & Steele, K. (2008). El yo atormentado: La disociación estructural y el tratamiento de la traumatización crónica. España: Desclée de Brouwer.
Van der Kolk, B., & Van der Hart, O. (1991). The intrusive past: The flexibility of memory and the engraving of trauma. New York. Fromm International.
Van der Kolk, Bessel (2020). El cuerpo lleva la cuenta. Cerebro, mente y cuerpo en la sueración del trauma.Ed. Eleftheria.
You may be interested

Banys de bosc: fonaments i aplicabilitat terapèutica en l’àmbit social i de la salut
alimara - 13 de novembre de 2025Paraules clau: Banys de bosc, shinrin-yoku, teràpia de bosc, salut i benestar, salut comunitària, intervencions basades en la natura. Resum:…

La formació a la comunitat educativa en relació amb el Servei d’Infància i Família com a element clau
alimara - 13 de novembre de 2025Paraules clau: Sistemes d’informació, història social integrada, serveis socials comunitaris bàsics. Resum: Aquest text constata la manca de formació de…

L’evidència de les dades per a la millora de l’acció social (I)
alimara - 13 de novembre de 2025Paraules clau: Serveis socials, anàlisi de dades, sistemes d’informació, transferència de la informació, planificació, gestió. Resum: La gestió dels serveis…
Articles del darrer número
L’evidència de les dades per a la millora de l’acció social (I)
13 de novembre de 2025